|
Publicado en Orbe, Año 9, Dic. 22 2007
El fin de las terapias milagreras A. González Arias
|
|
|
|
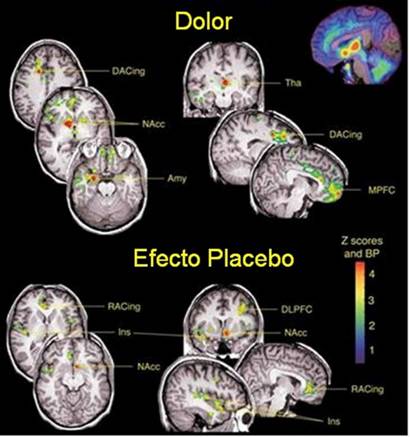
En agosto de 2005 una reconocida revista científica publicó un artículo proveniente de la Universidad de Michigan sobre los mecanismos de liberación de endorfinas analgésicas en el cerebro. Estas sustancias, también conocidas como mu-opioides endógenos, las genera el propio organismo en respuesta a determinados estímulos externos. Las endorfinas son capaces de unirse a los denominados receptores μ-opiáceos de las células cerebrales para anular la transmisión de las señales de dolor de una a otra célula. La heroína, morfina, metadona y otros narcóticos calman el dolor actuando de manera similar. Estudios previos habían ya demostrado que el cerebro reacciona liberando endorfinas cuando las personas reciben algún tratamiento simulado contra el dolor. El fenómeno es bien conocido desde los años 50 y se denomina efecto placebo. Es norma común tomarlo en cuenta al realizar ensayos clínicos con nuevas terapias o medicamentos. Sin embargo, el estudio realizado en Michigan es el primero en asociar el efecto placebo a un mecanismo químico específico en el cerebro. Y proporciona una posible explicación, sólidamente argumentada, a la pregunta de por qué tantas personas alegan recibir alivio de terapias y remedios que no aportan algún beneficio físico real. "Se trata de un duro golpe a la idea de que el efecto placebo es un fenómeno puramente psicológico, no físico”, dice el autor principal Jon Kar Zubieta, médico y Ph.D. en psiquiatría y radiología. "Hemos podido comprobar que el sistema de endorfinas de los sujetos analizados se activó en las esferas del cerebro relacionadas con el dolor, y que ocurrió un aumento de la actividad cuando se les dijo que estaban recibiendo un supuesto calmante. Cuando eso ocurrió ellos dijeron sentir menos dolor. La relación mente-cuerpo es muy clara." Las conclusiones se basan en complejos análisis del cerebro de 14 voluntarios, hombres jóvenes sanos a los que se les inyectó en la mandíbula una dolorosa disolución concentrada de agua salada. La inyección salina se les suministró mientras sus cerebros eran escaneados por Tomografía de Emisión de Positrones (Positron Emission Tomography, PET), técnica que permite detectar la actividad de los mu-opioides en el cerebro. Posteriormente, cada 4 minutos, se les suministro una inyección intravenosa calmante -en realidad, un placebo inerte- diciéndoles que podría aliviarles el dolor, y se les pidió que cada 15 segundos calificaran la intensidad de sus sensaciones dolorosas en una escala de 0 a 100. A continuación los investigadores incrementaron lentamente la concentración de la sal inyectada en la quijada para lograr mantener a los participantes con un mismo índice de dolor, mientras el escaneo proseguía. Todos los participantes mostraron un aumento de la activación de su sistema de endorfinas después de que se les administró el placebo. La cantidad de agua salada adicional que se necesitó para mantener la misma sensación de dolor fue en aumento -indicando una reducción en la sensibilidad al dolor de la que el sujeto no tenía conocimiento. La PET utiliza pequeñas dosis de carfentanil, un producto unido a un isótopo de carbono radiactivo de corto período de desintegración, que al desintegrarse libera partículas subatómicas conocidas como positrones, y rayos gamma. Estos últimos se detectan con un escáner y se registran digitalmente. El carfentanil compite con los mu-opioides para ocupar un lugar en los receptores de las células nerviosas. Mientras más débil sea la actividad del carfentanil y la correspondiente señal positrónica en una región del cerebro, mayor será la actividad de los μ-opiáceos, y viceversa. Los investigadores también obtuvieron imágenes por resonancia magnética (Magnetic Resonance Imaging, MRI) del cerebro de los voluntarios y las compararon con sus sensaciones de dolor y con las imágenes PET, logrando determinar con precisión cuales fueron las regiones del cerebro que se activaron durante el experimento, y cuando lo hicieron. La figura que se muestra se compuso utilizando ambas técnicas de escaneo (PET y MRI); la parte superior muestra la actividad de los mu-opioides cuando los voluntarios experimentaban dolor, mientras que en la inferior aparece lo que ocurrió cuando pensaban que estaban recibiendo la inyección calmante (en realidad el placebo). La actividad cerebral reflejó perfectamente los cambios en la intensidad del dolor que los participantes dijeron sentir. Tras cada exploración se hicieron preguntas adicionales a los voluntarios acerca de sus estados de ánimo y sus emociones, lográndose establecer relaciones entre las sensaciones percibidas y áreas específicas del cerebro. Nueve de los participantes fueron clasificados como de "alta respuesta al placebo", ya que había más de un 20 por ciento de diferencia, en promedio, entre los resultados con y sin placebo; en otras palabras, el efecto placebo era fuerte. Los otros cinco fueron clasificados como de "baja respuesta al placebo". El estudio se realizó con varones sanos con edades entre 20 y 30 años, para descartar el posible efecto de dolores crónicos, trastornos del estado de ánimo o variaciones hormonales, que también pueden afectar el sistema de endorfinas. Serán necesarias más investigaciones para determinar el efecto en las mujeres y en sujetos con diversas enfermedades. Y existe una gran probabilidad de que prácticamente todas las pseudoterapias que alegan “sanar” o curar un sinnúmero de dolencias sin fundamento físico real sólo logren en realidad sugestionar al paciente (y no a todos) lo suficiente como para activar los mu-opioides de su cerebro, proporcionando un alivio pasajero o una breve sensación de bienestar, similar al que proporcionan algunas drogas. Pero sin curar absolutamente nada.
Referencia: Jon Kar Zubieta et. al., The Journal of Neuroscience, 24, No. 34, agosto 24 2005. |