
 Plantas de
Acacia
Plantas de
AcaciaMICOSIS PROFUNDAS
Las micosis profundas de la piel son aquellas enfermedades
producidas por hongos que van a afectar mas profundo de la
epidermis, en ocasiones pueden llegar hasta hueso.
Entre estas tenemos:
Micetoma
Cromomicosis
Esporotricosis
Actinomicosis.
MICETOMA (PIE DE MADURA).
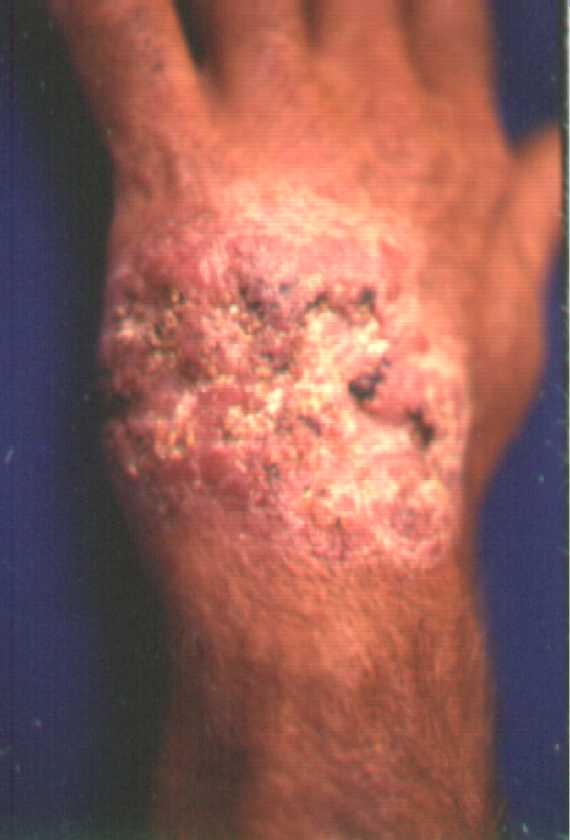
Es una infección crónica de la piel, del tejido subyacente y en casos severos puede afectar el hueso. Se caracteriza por un aumento en el volumen de los tejidos por inflamación y fístulas que drenan material seropurulento y granos. Se conoce también como Pie de Madura por afectar con mayor frecuencia los miembros inferiores y Madura es una región en la India donde la afección es bastante frecuente.
Agentes etiológicos:
Los agentes causantes pueden ser bacterias aeróbicas:
actinomicetos u hongos verdaderos: eumicetos.
Entre los agentes que pueden causar el micetoma por actinomicetos
tenemos:
Nocardia brasiliensis, Nocardia asteroides, Nocardia otitidis
caviarum, Actinomadura madurae, Actinomadurae pelletieri,
Streptomyces somaliensis.
Entre los agentes que pueden causar micetoma por eumicetos
tenemos:
Madurella mycetomatis, Madurella grisea, Leptosphaeria
senegalensis, Pyranocheta romeroi, Exophialia jeanselmei,
Aspergilus nidulans Pseudoallescheria boydii, Zophia rosatti,
Fusarium sp., Acremonium sp.,
El 97% por ciento de la cromomicosis es causada por bacterias aeróbicas y de estas el 80% por Nocardia brasiliensis.
El micetoma es más frecuente en hombres, en campesinos. También es mas frecuente entre la tercera y cuarta década de la vida. Su distribución geográfica se da en aquellos países que están cerca del trópico de cáncer: México, Centroamérica, Senegal, Venezuela, Sudán, India, Somalia, Tailandia, etc. Se da en países donde presentan una estación lluviosa corta y una estación seca larga. El agente usualmente se contrae por la inoculación en la piel de astillas o espinas contaminadas, usualmente de acacias (una planta tropical, que se caracteriza por presentar espinas largas).

 Plantas de
Acacia
Plantas de
Acacia
Clínica:
La topografía es usualmente el dorso de los pies, puede afectar
las manos y el tronco.
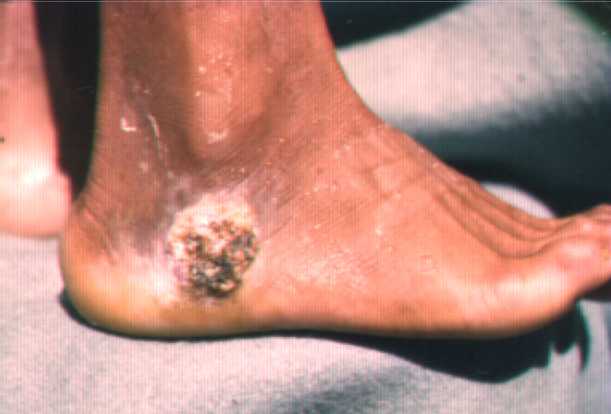
Es una dermatosis que se caracteriza por presentar aumento del
tejido, el cual tiene una consistencia leñosa y no deja fovea a
la presión. La lesión inicial es un nódulo eritematoso
que crece y luego se fistuliza. Por los agujeros de la
fístula se drena material serosanguinolento y
granos. Los granos son acúmulos de bacterias u
hongos cada especie tiene una forma de grano característica,
algunos son microscópicos y otros macroscópicos.
La evolución de la enfermedad es crónica y el paciente cursa
sin dolor, lo que casi siempre lleva a consultar
tardíamente. En el tórax las lesiones profundas pueden
llegar a pulmón, en las extremidades puede afectarse el hueso
produciendo lesiones osteolíticas llamadas geodos. En el
abdomen casi nunca profundizan más allá de la fascia, excepto
en la región inguinal.
Al sanar las lesiones de larga evolución, dejan cicatricez profundas.
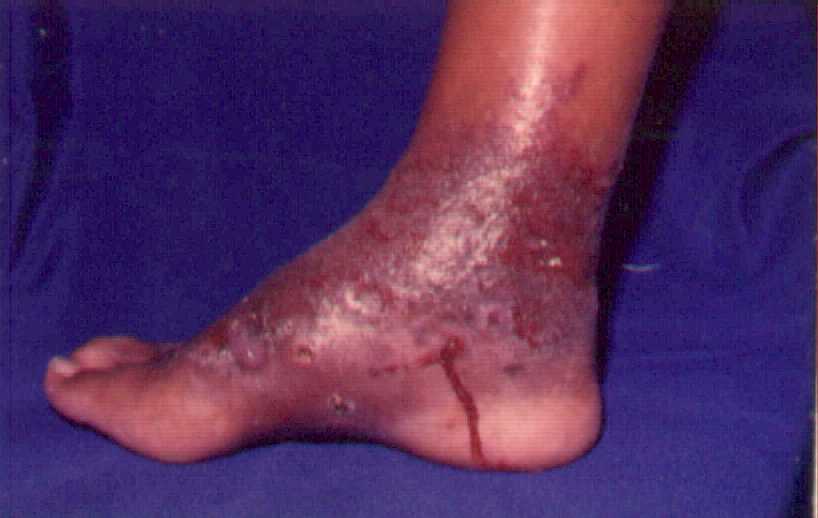

Foto de micetoma, se puede observar como las lesiones inician de forma nodular y luego el aumento de volumen.
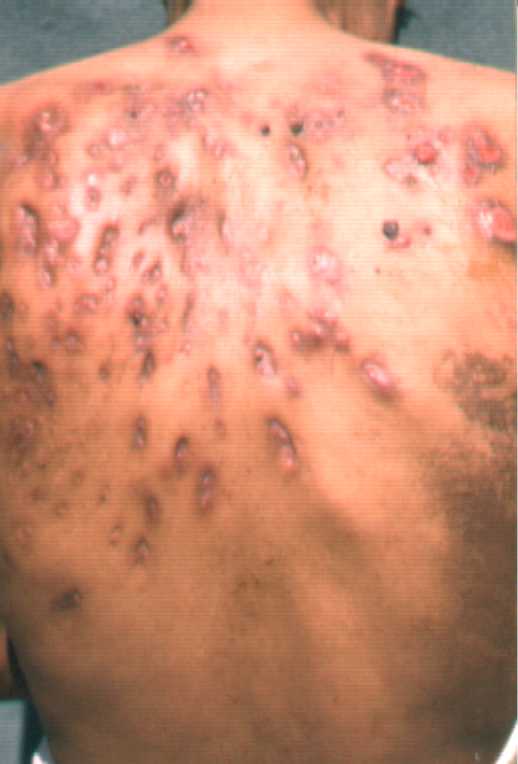
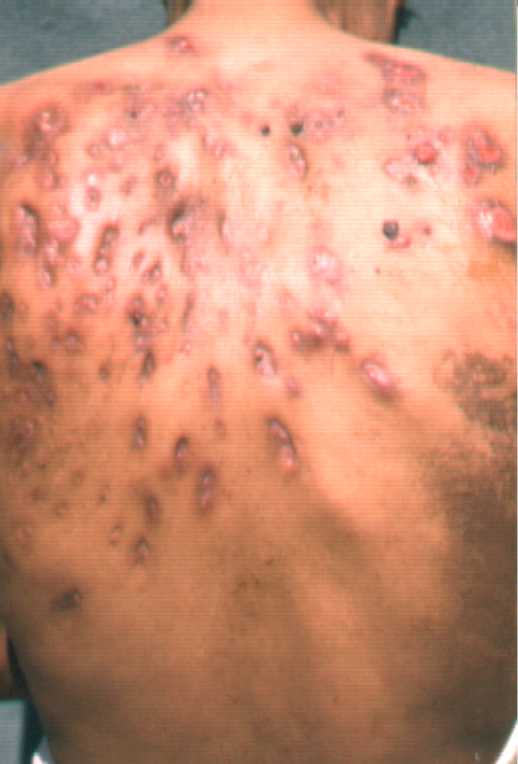
Entre los exámenes a enviar a estos pacientes tenemos:
a) Directo de la secreción de la fístula en donde se buscan los
granos que van a tener forma, tamaño, color, estructura y
afinidad tintorial características y esto va a orientar al
diagnóstico y al agente etiológico.
b) Cultivo en medio de Sabouraud
c) Biopsia de la lesión donde se va a presentar un infiltrado
granulomatoso y los granos.
d) Una placa de rayos x de la región afectada. Si el hueso
está afectado se ven una lesiones circulares radiolucidas
conocidas como geodos.
e) Exámenes generales.
Las siguientes fotografías microscopicas nos muestran los granos de N. brasilensis que son microscópicos y son reniformes (con forma de riñon)
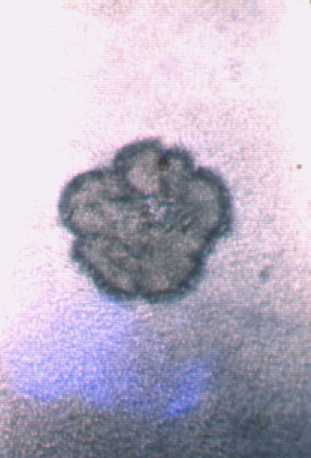
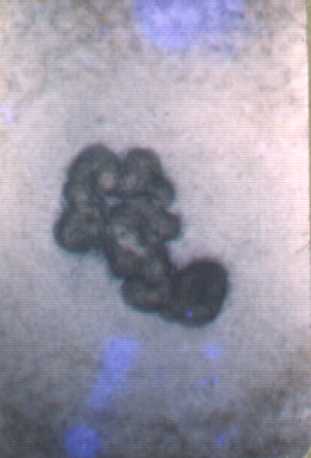
Diagnósticos diferenciales: se agrupan en dos
categorías:
a) Paramicetomas: actinomicosis, Botriomicosis
b) Pseudomicetomas (dan fístulas pero no granos).
Esporotricosis, Tuberculosis coalicuativa, Tuberculosis
osteoarticular, Osteomielitis.
Tratamiento
Para Micetomas eumicéticos: Itraconazol 200-300
mg/día, Ketoconazol 200-300mg/día.
Para Micetomas actinomicéticos: Trimetropin
sulfametoxazole 160/800 1 tableta mañana
y noche y además diaminodifenilsulfona 100 mg/día.
Además se puede agregar: Rifampicina 600mg/día,
Amikacina 500 mg Im/día.
Si el paciente es alérgico a las sulfas se pueden ocupar
quinolonas.
El tratamiento se da hasta que se cumplen los criterios de
curación siguientes:
a) Cierre de fístulas
b) Negativización micológica (cultivo y directo)
c) Desinfiltración (disminución de la inflamación)
d) Resolución de lesiones óseas
e) Fibrosis en la histopatología (para dar de alta al paciente
hay que tomar una biopsia).
ESPOROTRICOSIS
Micosis cosmopolita de curso subagudo o crónico que afecta piel, tejido celular subcutáneo y en raras ocasiones pulmón y otros órganos internos.
Agente etiológico: Sporothrix Shenckii. Es un hongo
dimorfo que la forma perfecta se denomina Ceratocystis
stenocerons.
El hongo se encuentra en la tierra, en raíces de árboles.
La enfermedad se adquiere por inoculación del hongo dentro de la
piel por astillas o espinas infectadas, tanto es así que se
conoce también como la enfermedad de los jardineros.
Es más frecuente en los hombres.
Clasificación clínica de la esporotricosis:
1) Primaria pulmonar: Afecta el pulmón y se da por inhalación de las esporas. Representa menos del 2% de los casos de Esporotricosis.
2) Primaria cutánea: La forma más frecuente en la linfangítica.
3) Reinfección: En estos casos el paciente ha tenido un
contacto previo con el hongo y ha desarrollado cierta inmunidad
por lo que las lesiones son localizadas. Hay dos formas:
a) Placa fija donde las lesiones son verrugosas.
b) Furunculoides o transitorias.
4) Sistémica o diseminada: Se ve en pacientes
inmunosuprimidos, alcohólicos crónicos, etc. Puedes ser
visceral y/o cutánea.
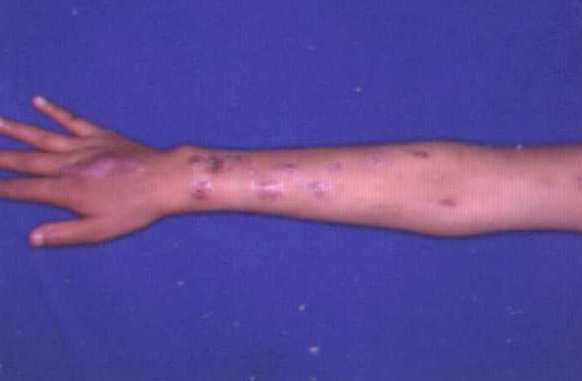
Clínica de la Esporotricosis linfangítica:
Topografía: Miembros superiores, especialmente en el dorso de
manos, miembros inferiores.
Morfología: La lesión inicial es un nódulo que luego se
úlcera y puede drenar material seropurulento. Días
después aparecen progresivamente y en forma ascendente
múltiples nódulos que siguen un trayecto lineal, linfangítico.
Dx diferencial: Infecciones por Mycobacterium marinum,
Tularemia úlcero-glandular.
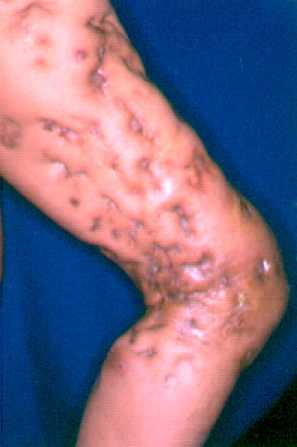
Fotografías de Esporotricosis linfangítica.
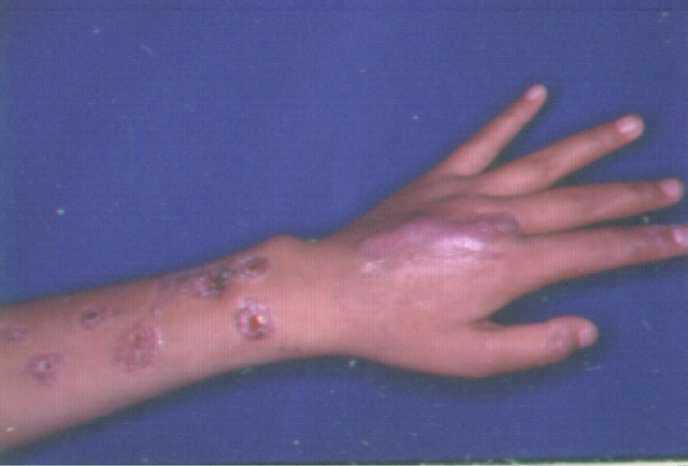
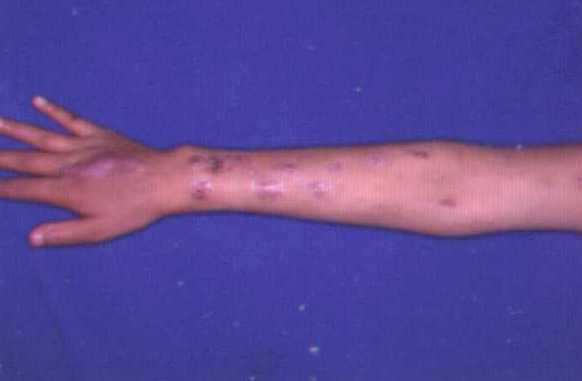
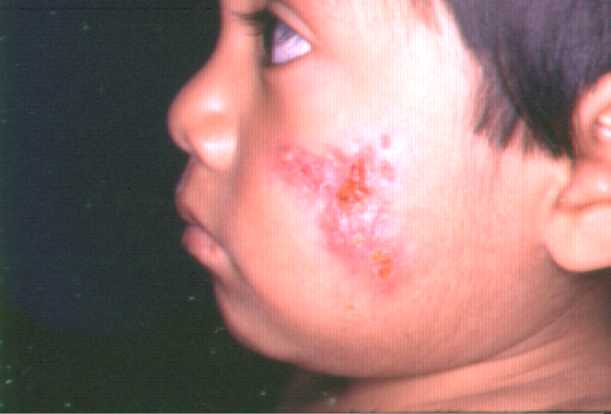
Clínica de la Esporotricosis de placa fija:
La topografía son también miembros superiores o inferiores y en
la morfología vamos a tener una placa bien limitada de aspecto
verrugoso.
Diagnósticos diferenciales: tuberculosis verrugosa, carcinoma
espinocelular, cromomicosis.
Las dos primeras fotografías son de fomas furunculoides o transitorias, la fotografía de la derecha es de placa fija.
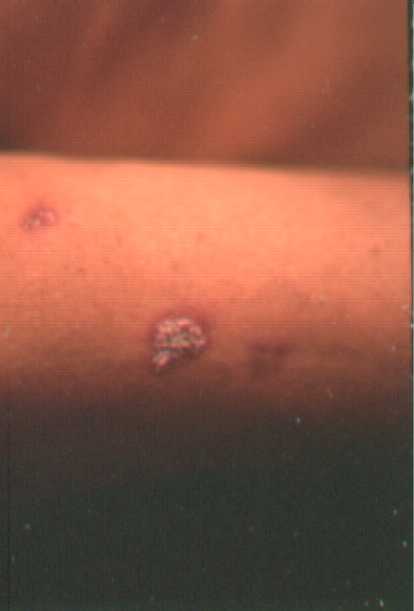
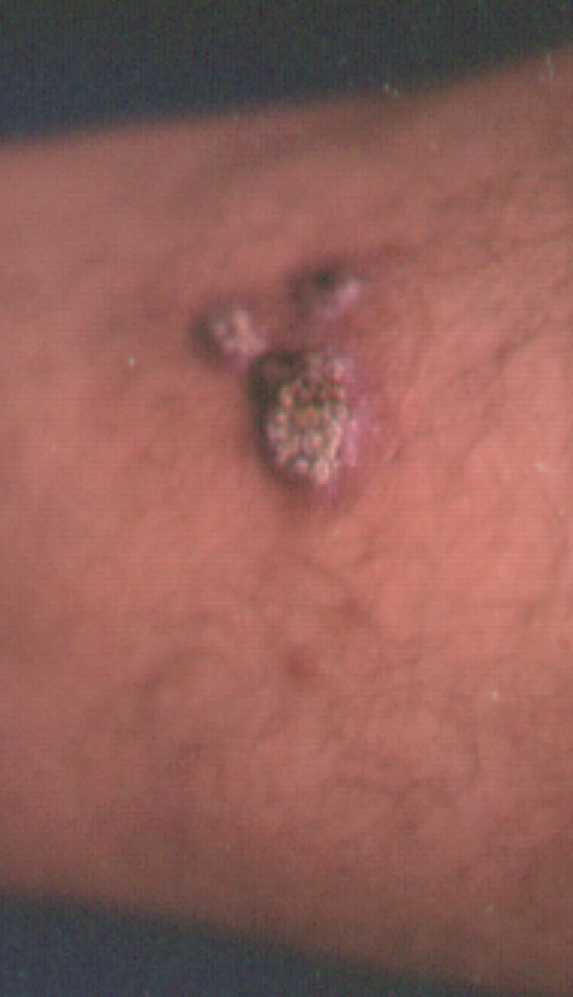
Exámenes de laboratorio:
a) Examen directo: Prácticamente no hay hallazgos, en
algunos paciente pueden verse cuerpos asteroides que son
depósitos de inmunoglobulinas alrededor de estructuras
micóticas, estas no son exclusivas de esta enfermedad.
b) Biopsia: Se encuentran granulomas tuberculoides, pueden haber
cuerpos asteroides, y estructuras micóticas basófilas en formas
ovales, ovoides o alargadas.
c) Cultivo: El cultivo crece rápidamente en unos cinco días. Se
cultiva en medio de Sabouraud y dan colonias blancas o grises,
cremosas, discretamente arrugadas. Al microscopio se
observan hifas finas con conidias piriformes.
d) Intradermoareaccción: Se aplica en el antebrazo y se
ocupa un poliosido de esporotricina, si es positiva hay buenas
probabilidades que el paciente este infectado con S. Schenckii.
Fotografía de cultivo de S. Schenckii.
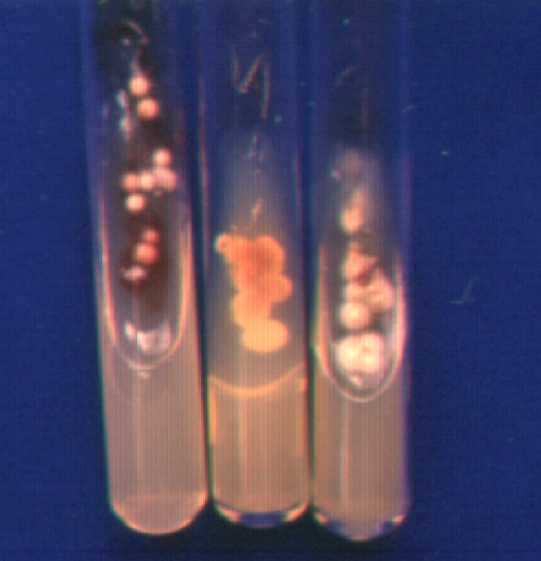
Tratamiento:
El tratamiento de elección es con Yoduro de Potasio de 4gr a 6gr al día hasta que haya remisión de las lesiones y luego se sigue dando el medicamento por el mismo tiempo en que tardaron en sanar las lesiones (se duplica el tiempo).
El yoduro de potasio se manda a preparar, funciona bien la siguiente formula:
Yoduro de potasio..................20gr
Agua destilada.........................300cc
Esto nos da que por una cucharada (15cc) vamos a tener 1 gr.
de yoduro de potasio.
Entre los efectos secundarios del yoduro de potasio tenemos
irritación en las mucosas:
Gastritis, vaginitis, rinitis, etc.
Se puede ocupar también itraconazol 200mg/día (en
pacientes con enfermedad de glándula tiroides o si no tolera el
yoduro de potasio).
CROMOMICOSIS (CROMOBLASTOMICOSIS)
Micosis crónica granulomatosa producida por hongos dematiaceos, que afecta la piel y los tejidos blandos. El término cromoblastomicosis es inapropiado ya que el vocablo blasto sugiere levaduras y este hongo no presenta levaduras.
Se da en áreas tropicales o subtropicales, es más frecuente
en hombres, en campesinos.
Se adquiere por una astilla contaminada por esporas.
Agentes etiológicos:
Fonsecae pedrosoii
Fonsecae compactum
Cladosporium carrionii
Rhinocladiela aquaspersa
Phialophora verrucosa
Son hongos que en el cultivo dan colonias negras, aterciopeladas.
Clínica:
La topografía usualmente en manos o pies.
Las lesiones se inician como un nódulo pequeño y de allí
pueden presentarse dos formas clínicas:
a) Placa
b) Tumoral-Nodular
La forma en placa da lesiones verrugosas, bien limitadas con
costras hemáticas en la superficie. Es diagnóstico
diferencial la esporotricosis de placa fija, el carcinoma
espinocelular.
La forma Tumoral-Nodular presenta lesiones vegetantes
exofítica algunas hiperqueratósicas.
Ambas formas clínicas son de crecimiento lento.

Laboratorio:
Directo: Se puede hacer presión sobre las lesiones y
obtener un poco de material seropurulento en el cual se
encuentran las células fumagoides que son estructuras
unicelulares de pared gruesa y se pueden observar tabicadas ya
que se reproducen por gemación interna. Estas estructuras
se agrupan en forma de racimo de "mora" (esta es
la fase parasitaria de la enfermedad).
Cultivo: Medio de Sabouraud. Da colonias negras o
azuladas, lodosas, aterciopeladas.
El hongo se clasifica en género y especie de acuerdo a su
estructuras de reproducción.
Biopsia: Se encuentran granulomas tuberculoides y van a estar
presentes las células fumagoides.
Las fotografías muestran las celulas fumagoides y un cultivo en Sabouraud (notese la colonia negra).

Tratamiento
El hongo es bastante resistente al tratamiento.
En casos localizados se puede ocupar cirugía, extirpando
completamente la lesión o se puede ocupar nitrógeno líquido
dando 1 minuto de congelación para destruir las lesiones.
Entre los fármacos a usar tenemos:
a) itraconazol 300 mg/día
b) 5 fluocitocina 100 mg/kg/día
c) Anfotericina B
En ocasiones hay que combinar los medicamentos.
ACTINOMICOSIS
Enfermedad crónica granulomatosa subcutánea que se
caracteriza por la presencia de fístulas que drenan material
seropurulento y granos.
La enfermedad es mas frecuente en mujeres y en la tercera, cuarta y quinta década de la vida.
Etiología:
Son muchos los microorganismos que pueden causar esta enfermedad
el mas frecuente es Actinomyces israelii que es una bacteria gram
positiva, anaeróbica, filamentosa.. Entre otros agentes
implicados tenemos: A. Viscosus, A. Bovis, A. Naeslundii, A.
Odontoliticus, Bifidobacterium dentium.
Manifestaciones clínicas:
Hay cuatro manifestaciones clínicas importantes:
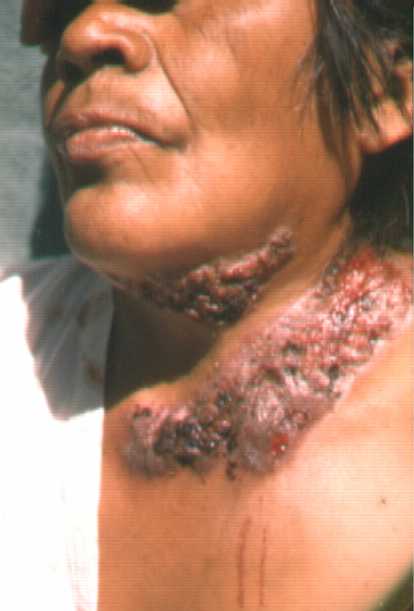
a) Cervico-facial
b) Torácica
c) Abdominal
d) Pélvica
En la forma Cervico-facial, que en nuestras latitudes es la forma mas frecuente, la enfermedad se inicia debido a la placa dentobacteriana donde los microorganismos generan daño en el esmalte de los dientes y esto favorece el inicio de la enfermedad, la cual inicia en la piel como un nódulo de consistencia dura, leñosa que se fistuliza y drena material seropurulento y unos granos, denominados granos de azufre.
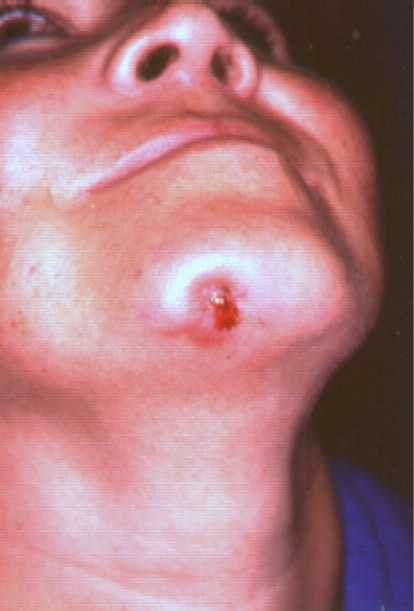
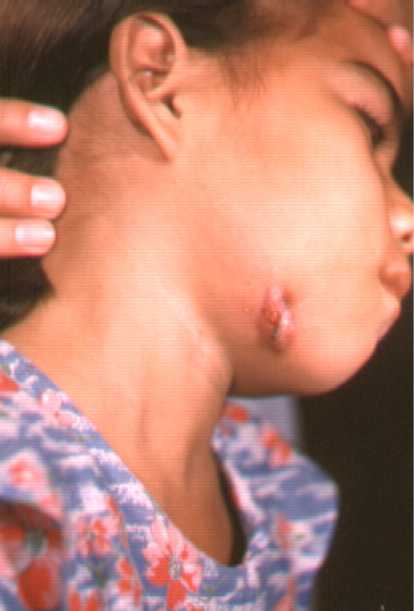
Los granos de azufre son microscópicos y están constituidos
por detritus celular y bacterias.
La enfermedad se puede diseminar por contigüidad a
oído, hueso y sistema nervioso central.
Diagnóstico diferencial: Fístula odontogénica.
Forma Torácica:
Afecta pulmones, mediastino, pero en la piel vamos a tener
fístulas o abscesos cutáneos.
Forma Abdominal
Se da post cirugía abdominal de una apendicitis, colecistitis,
cirugía por abscesos en psoas, etc.
En la piel se van a apreciar fístulas que drenan material
seropurulento y un área de induración, puede haber dolor a la
palpación.
Forma Pélvica
Se ha asociado al DIU de plástico afecta el útero y el
cérvix.
En todos los casos puede haber fiebre, astenia, adinamia y malestar general.
Laboratorio:
Directo: Se buscan los granos de azufre, que son granos
laxos, gelatinosos de 1-2 um de diámetro con clavas en la
periferia (tejido inflamatorio que rodea los extremos de
los filamentos).
Cultivo: Tioglicolato se observan colonias doradas que
flotan en el medio de cultivo.
Se puede ocupar agar cerebro-corazón. Se tiene que
cultivar en anaerobiosis y a 37 centígrados.
Tratamiento:
Si tenemos un absceso se drena quirúrgicamente.
El antibiótico de elección es la penicilina G que se
administra endovenosa de 10 a 20 millones de unidades al día por
30 a 45 día y luego seguir con penicilina oral
fenoximetilpenicilina a dosis de 2gr al día.
Si el paciente es alérgico a la penicilina, se puede ocupar:
Eritromicina, clindamicina o rifampicina.
Regresar al Indice por Capitulos