


ENFERMEDADES DE LA COLAGENA
LUPUS ERITEMATOSO
El lupus eritematoso se puede presentar como:
Cutáneo (LEC)
Sistémico (LES)
LUPUS ERITEMTOSO CUTANEO (LEC) A
Dermatosis de origen autoinmune que cursa con la aparición de
placas eritematosas, bien definidas con hiperqueratosis folicular,
escamas, atrofia, en ocasiones puede presentarse hiperpigmentación
violácea o gris.
El LEC es más frecuente en mujeres en la 3ª - 4ª década de
la vida y es más frecuente en las mujeres.
La enfermedad se agrava con la luz, alrededor de los 320 nm
5% de los pacientes progresan a LES
20% de los pacientes con LES presentan LEC
80% de los pacientes presentan inmunofluorescencia en piel
afectada (IgG, Ig y/o IgM)
CLINICA:
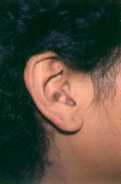
Localización: regiones fotoexpuestas, cara en las regiones
malares, orejas y cuero cabelludo.
Morfología: Son placas bien delimitadas, eritematosas con escama,
hiperpigmentación, atrofia, telangiectasias y tapones
foliculares. Algunas pueden tener solo la triada clásica de
lesioes elementales que son: eritema, escama y atrofia.
En cuero cabelludo puede haber alopecia cicatricial.
Fotos cortesía Dr. Jaime Martínez
Exámenes de laboratorio que se tienen que enviar: hemograma,
Velocidad de Eritrosedimentación y los Anticuerpos Antinucleares
La Velocidad de Eritrosedimentación y los Anticuerpos
Antinucleares se elevan en caso de LES.
Diagnóstico diferencial: dermatitis por contacto, algunos linfomas de piel, Tuberculosis del tipo lupus vulgar, sarcoidosis.
Histología: epidermis atrófica, con degeneración de la capa basal. Al nivel de la dermis acúmulos de linfocitos a nivel de los anexos.
Tratamiento:
Protectores solares.
Antimaláricos 1-2 tab. al día. Pueden dar alteraciones
oculares como retinopatía. Por lo tanto, necesitan controles con
oftalmología cada año.
Esteroides tópicos de mediana o alta potencia, con el cuidado de
que pueden pronunciar la atrofia.
Sulfona : diaminodifenilsulfona de 50 mg a 100mg al día.
Talidomida 100-200 mg/d . Es teratógenico.
Contraindicado en mujeres en edad fértil al menos que se utilice
algún método anticonceptivo seguro y supervisado por médico.
Manifestaciones cutáneas del LES
Especificas: eritema malar
No especificas:
Vasculitis generalmente en manos
Tromboflebitis
Fenómeno de Raynaud
Livedo reticularis
Ulceras crónicas
Gangrena periférica
Urticaria
Alopecia
Esclerodactilia
ESCLERODERMIA
Endurecimiento parcial o total de una o todas las capas de la
piel.
Es una enfermedad crónica de causa desconocida, que puede cursar
de forma localizada (morfea) o sistémica (esclerodermia sistémica)
que se caracteriza por comprometer el tejido conjuntivo de la
dermis y otros órganos.
MORFEA:
Clínica:
Son placas de color marfil, circulares u ovaladas, presentan
induración y en la fase activa tienen un halo violáceo. Las
placas pueden ser múltiples. Puede también presentarse
como lesiones menores, en gota, o como lesiones lineales
unilaterales, cuando afectan la parte media de la frente y la
nariz reciben el nombre de golpe de sable.


 foto cortesia Dr. Jaime Martinez
foto cortesia Dr. Jaime Martinez
Según su clasificación pueden ser:
a) Esclerodermias localizadas
b) Esclerodermias sistemas
Clasificación:
1. Esclerodermias cutáneas localizadas
a) Morfea lineal 46%
b) Morfea en placa 35%
c) Morfea generalizada 18.7%
d) Hemiatrofia facial 16.7%
2. Esclerodermia sistémica
a) CREST (C: calcinosis, depósitos duros de calcio a nivel de la
piel. R: Fenómeno de Raynaud. E: fibrosis esofágica. S:
esclerodactilia. T: telangiectasias.)
b) Acroesclerosis
c) Esclerosis sistémica progresiva
CREST
Las siguientes imágenes nos muestran calcinocis cutis, la imagen del medio es un rayos x de la imágen de la derecha.


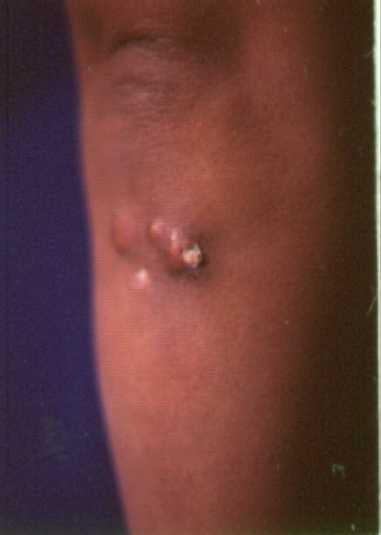
Las siguiente imágen es una muestra de telangiectasias faciales.

El Fenómeno de Raynaud es una reacción vascular inducida muchas veces por frio o por stress y se asocia casi siempre a una enfermedad de la colágena. Se presenta en los dedos de los pies o de las manos. Se inicia con una fase de vasoconstricción en la cual los dedos están frios y pálidos, luego una segunda fase en que se aprecian azules (cianóticos) y luego una tercera fase de vasodilatación en la que se pueden encontrar eritematosos y brillantes. Las fases pueden durar de minutos a horas inclusive pueden llevar a isquemia con necrosis digital distal. Cuando el Fenómeno de Raynaud es idiopático y no asociado a ninguna otra enfermedad se denomina Enfermedad de Raynaud.
La siguiente imágen nos muestra un Fenómeno de Raynaud.

Foto cortesía Dr. Jaime Martínez
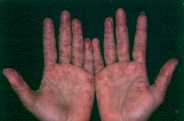
Paciente con fenómeno de Raynaud.
El fenómeno de Raynaud consiste en una
alteración vascular que se origina después de la exposición
al frio o de una tensión emocional o bien puede ser idiopático.
Se da en los dedos de las manos y/o los pies.
Se caracteriza por una primera fase en la
que los dedos se ponen frios y se ven azules (cianóticos) o pálidos
por disminución del flujo sanguineo, llegando inclusive a la
necrosis. Esta fase dura minutos u horas y luego se da una
segunda fase en la que hay un eritema y los dedos pueden estar
calientes. Hay
autores que distinguen tres fases: palidez, cianosis y eritema.
ESCLEROSIS SISTÉMICA PROGRESIVA
Se presenta con mayor frecuencia en la 4ª década de la
vida; más frecuente en mujeres (3:1).
Es la enfermedad de la colágena que presenta con mayor
frecuencia Fenómeno de Raynaud.
Los dedos pueden aumentar de grosor y volverse lisos conociéndose
esta condición como dedos en salchicha o manos en garra:
esclerodactilia
La cara se adelgaza, se vuelve alargada e inexpresiva. Se
forman líneas que imitan a las arrugas (pseudoritides),
especialmente en la región perioral y en la barbilla.
En el cuello se presentan cordones verticales tensos que se
conocen como el signo de la cuerda.
Pueden presentarse telangiectasias e induración cutánea.
Pueden haber manchas hipocrómicas o acrómicas con puntos
piel de color normal, lesiones que se conocen como sal y
pimienta.


Criterios diagnósticos:
Criterio Mayor: Esclerodermia proximal en cualquiera de los
miembros
Criterios Menores:
Esclerodactilia
pitting digital o pérdida de colchón del pulpejo
Fibrosis bibasilar pulmonar.
Organos más afectados:
1º Esófago
2º Pulmón
Tx
Dimetilsufóxido al 20% o 30% en propilenglicol
d- penicilamina 300-600 mg/d
Colchicina
Esteroides: miositis, artritis.
Tx de morfea:
Esteroides tópicos: disminuyen eritema
Urea en crema al 20% o 30%
Si hay muchas manchas: Dimetilsulfóxido
DERMATOMIOSITIS:
Enfermedad inflamatoria difusa que afecta al músculo estriado
provocando pérdida de fuerza y atrofia de este y pueden haber
alteraciones cutáneas.
Dos veces más frecuente en mujeres
Edad: niños menores de 10 años y adultos entre 40 a 60 años.
Clínica:
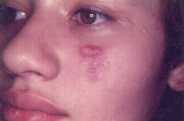
Erupción en áreas expuestas al sol, eritema (alrededor de los párpados),
escama y/o pápulas. La erupción se da tamibién el en tronco (espalda,
tórax y abdóment) es frecuentemente macular de color rosado. Al
entrar el paciente en remisión, pueden quedar manchas
hiperpigmentadas.
Eritema es heliotropo: alrededor de los párpados se puede
apreciar un eritema violáceo
Pápulas de Gottron: Pápulas aplanadas, ligeramente
eritematosas en el dorso de los dedos.
Debilidad muscular proximal
Otras: artralgia, disfagias, calcinosis, fibrosis pulmonar,
cardiopatías, alteraciones neurológicas, oftálmicas, fenómeno
de Raynaud
Imágenes donde se aprecian el rash característico de la dermatomiositis.


Fotos cortesía Dr. Jaime Martínez
CLASIFICACION:
I. Poliomiositis idiopatica: solo afecta el músculo
II Dermatomiositis idiopatica
III Dermatomiositis o polimiositis asociada a malignidad. Hogking
IV Infantil
V Asociada a otras enfermedades del tejido conjuntivo: LES o
esclerodermia.
Criterios diagnósticos:
Debilidad muscular proximal
Cambios electromiográficos característicos de miositis.
Elevación sérica de enzimas musculares (CPK, aldolasa, SGOT,
SGPT, LDH)
Biopsia de músculo con cambios característicos
Alteraciones dermatológicas
Tratamiento:
Reposo absoluto y hospitalización
Esteroides sistémicos: Prednisona 1mg/kg/d
Metotrexate 15mg/semanales, divido en tres dosis. Se
ocupa cuando se quieren disminuir las dosis de esteroides.