 Exofitico
pigmentado
Exofitico
pigmentadoCANCER DE PIEL
Los tres tipos más frecuentes de cáncer de piel son:
a) Carcinoma Basocelular
b) Carcinoma Espinocelular
c) Melanoma Maligno.
CARCINOMA BASOCELULAR
Es el más frecuente de todos los tipos de cáncer del organismo.
Se da con mayor frecuencia en personas de piel blanca que han
tenido mucha exposición al sol durante su vida.
Topografía: Se presenta en un 80% en la cabeza.
No afecta plantas, palmas ni mucosas.
3/4 partes de los carcinomas se encuentra en la zona centro
facial .(labio superior, nariz, párpados inferiores, frente).
Otras características:
Casi nunca presentan metástasis.
En ocasiones puede haber una adenopatía regional, pero esta es
causadas por una reacción inflamatoria y no por
malignidad.
Se puede diagnosticar tempranamente.
Se presenta con más frecuencia en personas de piel blancas y de
ojos claros que se exponen al sol.
Es asintomático.
Forma de crecimiento: 0.5 cms. al año.
Formas de presentación en Clínica:
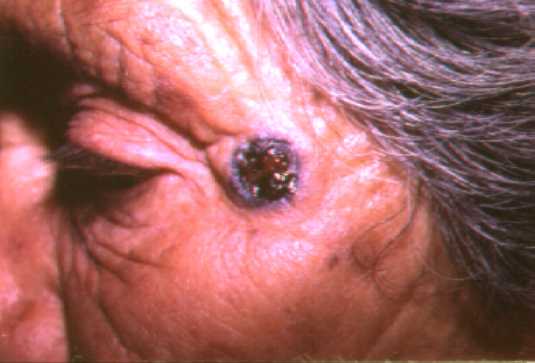
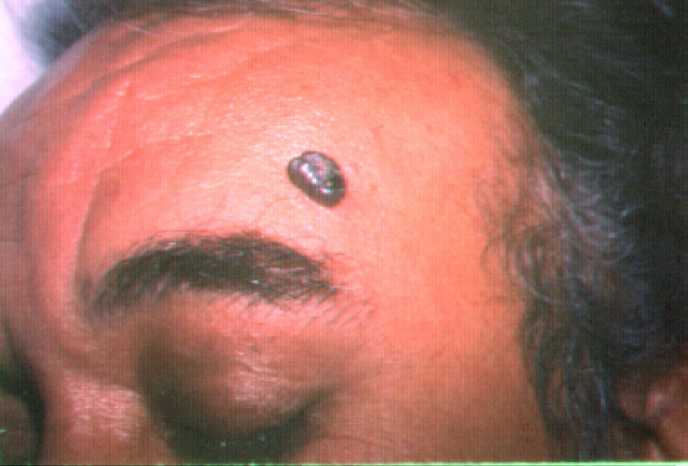
a) Exofítico (sinónimos: nodular, pseudoquístico, vegetante).
b) Plano (sinónimos: superficial, plano cicatrizal, morféico,
morfeiforme).
c) Ulcerado (sinónimos: ulceroso, nódulo ulceroso).
Estas tres formas pueden presentar cierto grado de pigmento
azul obscuro o negro y de esta forma se puede clasificar clínicamente
al carcinoma basocelular en:
a) Exofítico pigmentado
b) Plano pigmentado
c) Ulcerado pigmentado
Además, puede haber combinación de los distintas forma clínicas ejemplo: exofítico ulcerado pigmentado.

 Exofitico
pigmentado
Exofitico
pigmentado
Ulcerado Pigementado


 Ulcerado
Ulcerado
Es común que algunos basocelulares presenten un borde perlado
brillante que ayuda a realizar el diagnóstico.
Clasificación Histológica:
(A diferencia de otros carcinomas, los términos diferenciados y no diferenciados se ocupan en la clasificación del basocelular para indicar su diferenciación a ciertas estructuras y no al grado de anaplastia o agresividad que puedan presentar).
No diferenciado:
sólido (70% en frecuencia de todos los Ca. basocelulares).
Forman cordones de células basófilas.
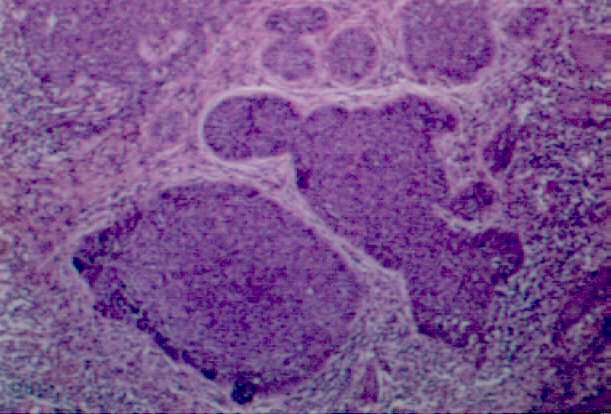

Diferenciado:
Queratósico: Las células, se diferencian a estructuras que
recuerdan el folículo piloso.
Adenoide: Las células se diferencia a estructuras que recuerdan
las glándulas sudoríparas.
Quístico: Las células se diferencian a estructuras que
recuerdan las glándulas sebaceas.
 Adeonide
Adeonide  Quistico
Quistico
Otros formas histológicas:
Infiltrante: Formado por células dispersas que infiltran más
profundamente, usualmente corresponde a la clasificación clínica
de plano (morfeiforme). Metatípico (Baso escamoso): Presentan
dos tipos de células, las que constituyen los carcinomas
basocelulares y las que constituyen los carcinomas
espinocelulares.
Tratamiento.
El tratamiento va dirigido a destruir el tumor, lo cual se
puede realizar por distintos métodos:
Cirugía
Electrocirugía y curetaje
Criocirugía con nitrogeno líquido (dos ciclos de
congelación de 1 a 2 minutos o hasta alcanzar - 30 C).
Radiación.
En todos estos métodos hay que dar márgenes libres cuyo tamaño va a depender del tipo histológico del carcinoma y de su tamaño y localización. En carcinomas basocelulares pequeños de uno a dos centímetro, usualmente se dan márgenes de 5 mm alrededor de la tumoración.
Una vez extirpado el tumor se debe de observar al paciente cada tres meses el primer año y luego cada 6 meses hasta 5 años. Si no hay recidiva a los cinco años se puede considerar al paciente como curado.
Las recurrencias con estás técnicas varía de un estudio a otro, pero usualmente son mayores de un 92%.
Entre los factores de riesgo que aumentan la posibilidad de
recurrencia tenemos:
Localización: sitios como nariz, oído y líneas de unión
embrionaria como pliegues nasogenianos.
Tamaño: basocelulares de más de 2 cms.
Histología: Basocelulares infiltrantes o metatípicos.
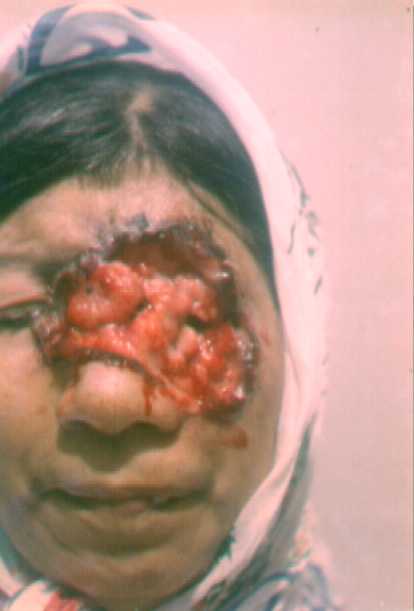
CARCINOMA ESPINOCELULAR
Es un tumor maligno de la piel derivado de los queratinocitos.
Representa el 20% de los tumores malignos de piel.
Posee crecimiento rápido, es localmente invasivo, tiene
capacidad para dar metástasis.
Factores Predisponentes: exposición a rayos x, rayos
ultravioletas, alquitrán de hulla, irritación local crónica (úlceras
de miembros inferiores crónicas, quistes pilonidales,
tuberculosis cutáneas de larga evolución, exposición a arsénico,
inmunodepresión, lesiones y enfermedad precancerosas.
Edad de presentación: 60 - 79 años.
Sexo: más frecuente en el hombre que en la mujer (2.6 : 1)
Son tumores más agresivos que los Carcinomas Basocelulares.
Se presenta más frecuente en personas que se exponen al sol en
la raza blanca.
El índice de metástasis es bajo.
Clínica:
Puede aparecer en cualquier localización, especialmente en la
cara (por debajo de comisura labial), miembros superiores e
inferiores, genitales, cuero cabelludo y pabellones auriculares,
labios.
Variedades Clínicas:
Superficial: Sus células están localizadas en la epidermis. Hay
dos presentaciones: Enfermedad de Bowen y Eritroplasia de Queyrat.
Nodular Queratósico.
Ulcerado
Vegetante o Verrugoso

 Queratosico
Queratosico
 Nodular
Queratosico
Nodular
Queratosico Enf. de Bowen
Enf. de Bowen
Algunas consideraciones sobre la potencialidad de dar metástasis:
Tienen menos posibilidades de dar metástasis los siguientes
espinocelulares:
Los originados de queratosis solar.
Los superficiales o in situ.
Los que se presentan en cuero cabelludo.
Tienen más posibilidades de dar metástasis:
Los que se origina de novo (sin lesión precedente).
Los que se origina de una dermatis por radiación, en úlceras o
en procesos crónicos.
Los que son invasivos.
Los que se encuentran en pene, labio ano.
Los que histológicamente presentan invasión perineural.
Sitos de metástasis: ganglios linfáticos (85%) y luego a
pulmón.
Clasificación Histológica (va de bien diferenciados a mal
diferenciados).
I. Células con puente intracelulares y globos córneos (queratina).
II. Atipia celular y pocos globos córneos.
III. Mitosis anormales, atipia, no hay globos córneos.
IV. Falta queratinización por completo, no existen globos córneos
ni puentes intracelulares.
Los bien diferenciados presenta un comportamiento no tan agresivo y clínicamente corresponden a nodulares queratósicos.
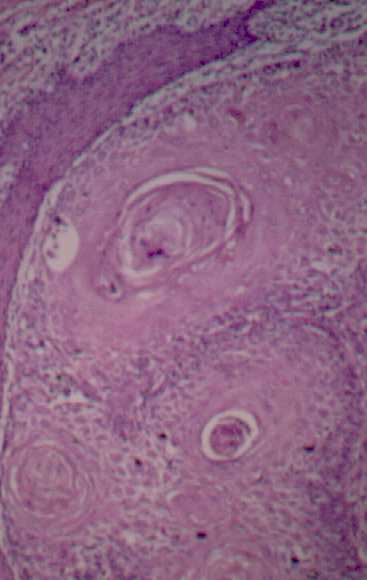 Carcinoma
Espinocelular bien diferenciado.
Carcinoma
Espinocelular bien diferenciado.
Tratamiento:
El Tratamiento va dirigido a retirar o destruir el tumor.
Las moladidades que se usan son: Cirugía, Electrocirugía y
curetaje.
MELANOMA
Es un tumor agresivo que se deriva de los melanocitos.
Tiene mal pronóstico.
Se presenta con mayor frecuencia entre los 20 a los 60 años de
edad.
No tiene predisposición por ningún sexo.
Más frecuente en la raza blanca.
En los Latinoamericanos se presenta con mayor frecuencia en manos,
pies y por debajo de las uñas.
Hay lesiones precursoras que pueden dar origen a un melanoma maligno
nevos congénitos: nevos que están presentes desde el
nacimiento.
nevos displásicos: son nevos adquiridos pero que tienen ciertas
caracteríticas clínicas que los hacen especiales (mayores de 0.6cms,
de bordes difusos, diferentes tonos de color en el nevo, asimétricos).
lentigo maligno: Aparecen en las mejillas, son placas usualmente mayores de 2 cms., que pueden tener un borde irregular y presenta diferentes colores. Se dan en personas ancianas especialmente arriba de los 70 años)
Clasificación clínica del melanoma:
Léntigo Maligno Melanoma: el cual aparece más
frecuentemente en cara y se origina de un léntigo maligno y
afecta personas ancianas.
Nodular: el cual es hemiesférico.
Melanoma Maligno de diseminación superficial: usualmente es
plano.
Melanoma Acral Lentiginoso: se da en manos o pies y es la
presentación más frecuente en latinoamérica.

 Melanomas
acrales.
Melanomas
acrales.

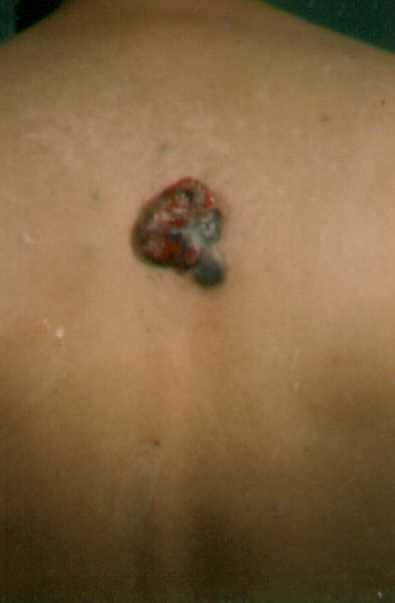
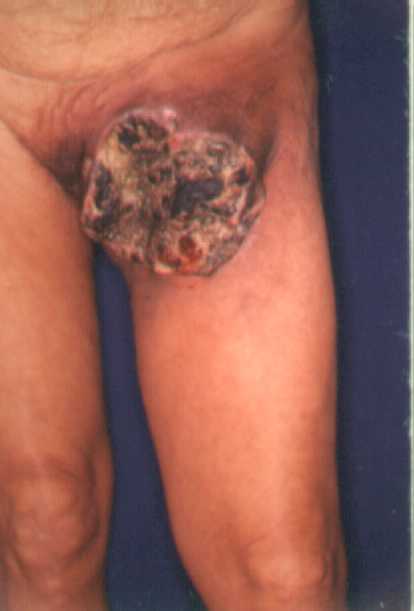 Melanomas
Nodulares
Melanomas
Nodulares
Clasificación Clínica en estadios:
I. Enfermedad Focal
II. Nódulos Linfáticos Palpables
III. Metástasis a distancia
En el estadío I hay dos clasificaciones histológicas que nos
ayuda a dar pronóstico de vida a cinco años: La clasificación
de Clark y la clasificación de Breslow, está última es la que
más se usa y quiza sea la más exacta.
CLASIFICACION DE CLARCK PARA EL
MELANOMA
ESTADIO D E S C R I P C I O N
I Invasión de Epidermis
II Extensión a la dermis papilar (8% de muerte)
III Dermis papilar ocupándola y dirigiéndose a la reticular,
pero sin invadirla (35%)
IV Invasión a la dermis reticular
V Invasión al Tejido Celular Subcutáneo
CLASIFICACION DE BLESLOW PARA MELANOMA
GROSOR
SOBREVIDA A 5 AÑOS
0.01 - 0.75
99
0.76 - 1.50
95
1.51 - 3.00
84
> 3.01
70
> 4.00
44
El tratamiento del melanoma debe de ser multidisciplinario.
Si la enfermedad está en estadío I, esto es si no hay metástasis
a distancia ni a ganglios regionales el tratamiento es quirúrgico,
dando margenes libres de algunos centímetros dependiendo del
tamaño del tumor.
En melanomas en estadio dos o tres el tratamiento debe ser
llevado por oncología, junto a dermatología y cirugía oncológica.