ENFERMEDAD ERITEMATO-ESCAMOSAS
PSORIASIS
La psoriasis es una enfermedad crónica, de causa desconocida,
constituida por placas eritemato-escamosas que afecta diversas
partes de piel y se caracteriza por presentar remisiones y
exacerbaciones.
Es más frecuente en el adulto joven y tiene igual
incidencia en ambos sexos. En la mayoría de los casos inicia en
la tercera década de la vida.
Etiología
Se desconoce cual es la causa de la psoriasis. Hay muchas
teorías que tratan de explicar la causa de la psoriasis, pero
ninguna es satisfactoria.
Entre esta tenemos:
1. Teoría del defecto primario:
En el que hay un defecto en la piel de hiperproliferación
celular y metabólica.
Hay un aumento en la velocidad de recambio celular y la
queratinopoyesis (el proceso por el cual un queratinocito se
divide en la capa basal, llega al estrato córneo y luego se
descama) que usualmente dura 28 días se tarda solo 4 días
2. La teoría genética
La psoriasis se ha asociado a antígenos de histocompatibilidad
HLA B13, HLA B17, HLA BW16.
Se sabe que un hijo de padre o madre con psoriasis tiene 40% mas
de posibilidades de padecer la enfermedad que la población
general.
3. La teoría infecciosa
Los pacientes con psoriasis al presentar infecciones
concomitantes por bacterias, especialmente respiratorias, las
lesiones de psoriasis aumentan.
4. La teoría psicosomática.
Se basa en la observación que en algunos pacientes al
estar bajo tensión, ansiedad, depresión o cambios de estado
emocional el brote de psoriasis aumenta.
5. La teoría inmunológica.
Se observa un infiltrado inflamatorio por neutrófilos,
mononucleares, así como un aumento en la producción de
interleucinas, leucotrienos, depósitos de inmunoglobulinas no
específicos.
Clasificación Clínica
La clasificación clínica puede ser por la topografía de las
lesiones (su localización) o por su morfología (la forma de las
placas). Hay que tener en cuenta que es muy
raro encontrar una forma de psoriasis única en un paciente, casi
siempre hay diferentes formas de psoriasis en el mismo paciente.
I. Por localización: Las formas más
frecuentes son la psoriasis vulgar, palmoplantar, invertida y del
cuero cabelludo, la otras formas son bastante raras.
a. De piel (Vulgar)
b. Facial
c. Palmoplantar
d. ungueal
e. Invertida (afecta pliegues, orificios y genitales)
f. Generalizada aguda de Vos Zumbush
g. De cuero cabelludo
II. Por morfología: Las formas más frecuentes son la
psoriasis en placas y en gotas.
a. gotas
b. placas
c. anular
d. numular
e. ostrácea
f. circinada
g. pustulosa
Clínica de la psoriasis vulgar:
Dermatosis bilateral con tendencia a la simetría, afecta codos,
rodillas, región lumbo-sacra, cuero cabelludo principalmente en
zonas retroauriculares, occipitales y parietales.
La dermatosis es monomorfa y está constituida por múltiples
placas circulares de bordes bien definidos con eritema y escamas
blancas, nacaradas, bien adheridas, que pueden cubrir toda la
placa. Esta clasificación topográfica usualmente
corresponde a la clasificación morfológica de grandes placas.
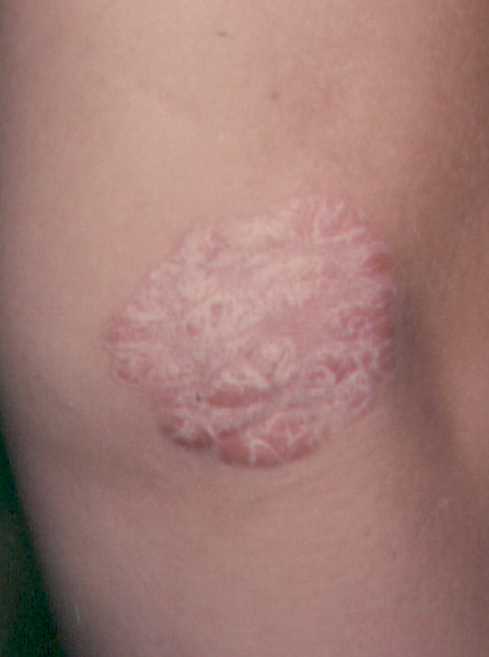
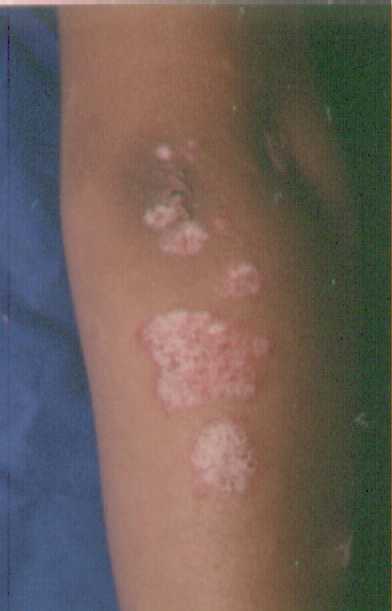
 foto Dr. Martínez
foto Dr. Martínez
 En estas
fotografías se pueden observar la placas bien limitadas y con
escama blanquecina en la superficie.
En estas
fotografías se pueden observar la placas bien limitadas y con
escama blanquecina en la superficie.
Clínica de psoriasis palmoplantar:
Diseminada a palmas y plantas. Está constituida por placas
de límites menos preciso que la psoriasis vulgar. En
algunos pacientes puede haber bastante eritema y pocas escamas y
en otros pacientes poco eritema y una escama gruesa, en otros
predominan áreas de queratosis. En muchos pacientes se
pueden observar pequeñas pústulas (estás pústulas son
estériles).
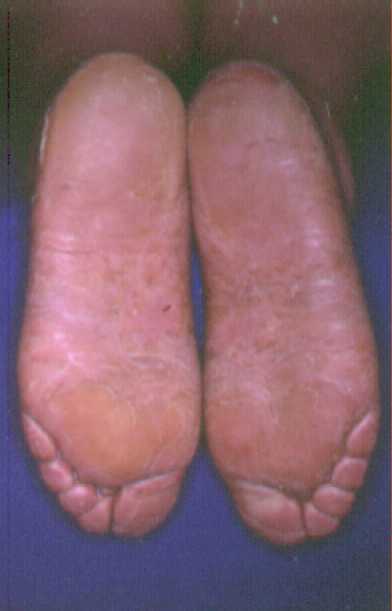

Clínica de la psoriasis invertida:
Puede afectar axilas, ombligo, ingles, genitales, perirectal,
conducto auditivo externo.
Esta formada por placas bien limitada con eritema y usualmente la
escama es menos abundante que en una psoriasis vulgar.
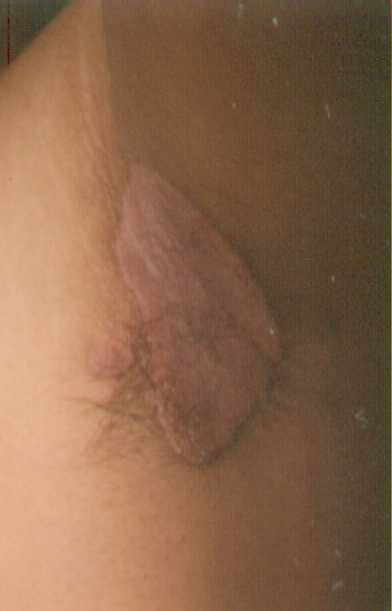 Fotografía de axila.
Fotografía de axila. 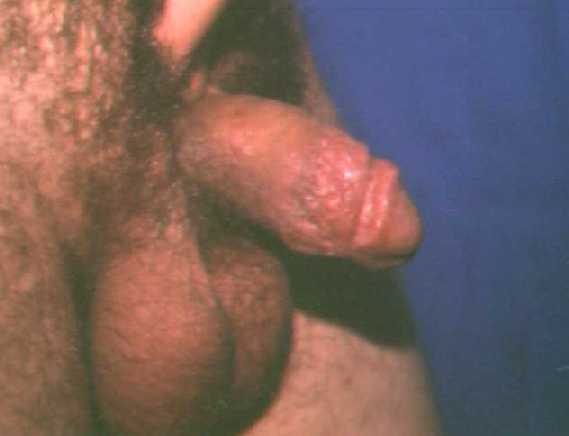
Fotos cortesía Dr. Jaime Martínez
Clínica de psoriasis de cuero cabelludo:
Afecta principalmente las regiones retroauriculares temporales,
parietales.
Esta constituida por abundante escama gruesa, el eritema es
difícil de observar. El paciente casi siempre consulta por
presentar caspa abundante.
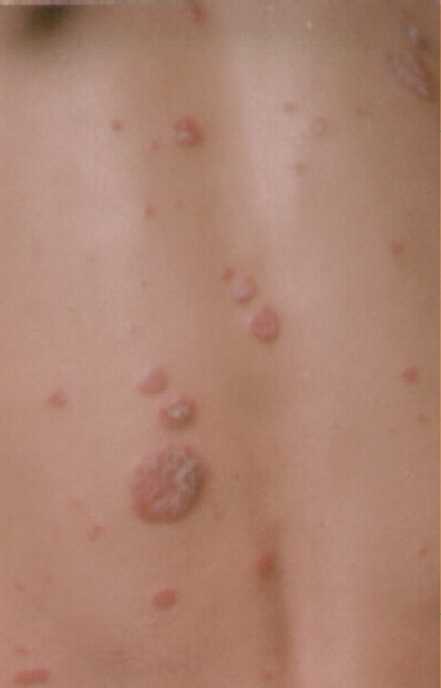
Clínica de psoriasis en gotas:
La dermatosis usualmente esta diseminada a tronco en el
abdomen y miembros inferiores en los muslos, miembros
superiores. Se caracteriza por presentar pequeñas placas
circulares de 0.5 a 2cms de diámetro con eritema y escama la
cual es, en la mayoría de los casos, no muy abundante. En
esta forma el inicio del brote es súbito. Esta forma de
psoriasis tiene un buen pronóstico en el sentido de que el brote
es más fácil de controlar.
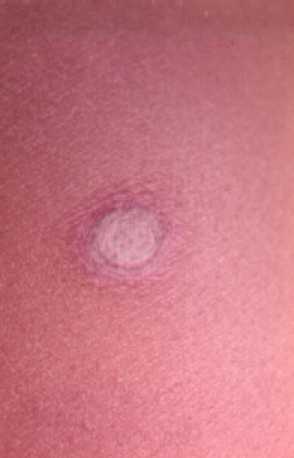
Todos los tipos de psoriasis pueden presentar fenómeno
isomórfico o de Koebner. Este consiste en que si se da un
traumatismo aparecen lesiones de la enfermedad (psoriasis) en esa
zona.
En todo paciente con psoriasis hay que examinar las
uñas. En las uñas se da el signo del dedal el cual
esta constituido un puntilleo fino en la lámina ungueal.
Estos pequeños puntos se conocen como pits (del inglés)
ungueales. Otras lesiones ungueales incluyen
onicolisis (separación de la lámina ungueal de su lecho),
hiperqueratosis subungueal, leuconiquia (blanqueamiento de las
uñas).
En todos los pacientes con psoriasis presentan el Rascado
metódico de Brocq:
Signo de la parafina: Al rascar la placa se siente como el estar
rascando una candela.
Signo de Auspitz o de Rocío Sangrante: Si se continua
rascando, aparecen gotitas de sangre muy finas.
Histología:
La imagen histológica va a cambiar de acuerdo al estadio de la
placa y por lo tanto pueden estar presentes algunos de los
siguientes hallazgos microscópicos:
Hiperqueratosis (aumento de la capa córnea) con
paraqueratosis (aumento de la capa cornea con presencia de
núcleos en las células corneas) focal.
Microabscesos de Munro (neutrófilos y depósitos de fibrina) en
la zona de paraqueratosis.
Ausencia de la capa granular.
Adelgazamiento de los segmentos suprapapilares del estrato de
Malpighi
Pústula espongiforme muy pequeña en los segmento
suprapapilares (pústula de Kogoj)
Mitosis en 1 o 2 capas por encima de la basal
Estiramiento (elongación) y edema de las papilas
Elongación de los procesos interpapilares con ensanchamiento de
su parte inferior: en palillos de tambor
Infiltrado mononuclear linfocitario
El signo de Auspitz se explica histológicamente porque al
haber un adelgazamiento de los segmentos suprapapilares, el
rascado quita estas pocas células, se exponen los capilares
situados en el vértice de las papilas dérmicas y estos sangran.
Complicaciones:
Dermatitis por contacto (eccematización): por automedicación.
Impétigo secundario
Candidiasis
Eritrodermia: La psoriasis se disemina y luego se generaliza
presentando el paciente afección de más del 90% de la
superficie corporal. Estos pacientes pueden mostrar
alteraciones metabólicas, pérdidas de proteínas.
Artropatía: 1-3%, puede presentarse poliartritis crónica
progresiva con afección de articulaciones interfalángicas de
manos y pies; hay dolor y flogosis, acompañada de psoriasis
ungueal en un 80%. La artropatía lleva a anquilosis,
rigidez y deformidad.
Tratamiento.
El tratamiento se debe de individualizar para cada paciente y
para cada forma de psoriasis.
Tópicos:
Antralina (Es un derivado sintético del antraceno). Se ocupa
a concentraciones de 0.5%-2.0%. Se aplica por 20 min.
y luego se retira.
Alquitrán de hulla. Es una sustancia negra que mancha
la ropa. Se usa en concentraciones del 3-5% en
crema. Se aplica en las lesiones en la
noche. No se sabe exactamente como actúa, pero
produce supresión de la síntesis del DNA. Hay más de mil
metabolitos en esta sustancia y son pocos los que se han
estudiado de ellos.
Acido salicílico. Se ocupa en concentraciones de
3-6%. Es un queratolítico y ayuda a remover la
escama. Se puede ocupar en crema para el cuerpo o en
loción para el cuero cabelludo.
Corticoesteroides. Deben de ser usados con mucha
precaución y por periodo de tiempo corto. Los
corticoesteroides, disminuyen la queratinopoyesis y la
proliferación de células inflamatorias. Pueden ser
ocupados en el cuerpo o cuero cabelludo. No dan buenos
resultados en las placas gruesas de codos y rodillas.
Análogos de la vitamina D. Calcipotriol: es un derivado de la
vitamina D, su presentación es en crema y loción capilar y se
aplica dos veces al día. Funciona bien en casos de leves a
moderados. No se debe de aplicar junto a acido salicílico ya que
este disminuye la acción del Calcipotriol. Tacalcitol: Es un
ungüento de una sola aplicación al día, algunos estudios
muestran muy buena efectividad en su uso, funciona disminuyendo
la queratinopoyesis al disminuir la síntesis de DNA.
Sistémicos:
Metotrexate:
Es un medicamento que disminuye la proliferación celular al
inhibir la fase S.
Si se toma por tiempo prolongado puede producir cirrosis
hepática.
Se necesita una biopsia hepática previa al tratamiento y
luego cada 1.5 gramos de dosis
acumulativa. Solo debe de ser empleada por
médicos especialistas.
Dosis: 2.5 a
7.5mg. 3 dosis orales cada 12 horas
a la semana.
Dapsona:
Funciona bien en algunos pacientes, se ocupa como droga
inmunoreguladora.
La dosis es de 100 mg/día.
Etretinato e Isotretinoina.
Son derivados de la vitamina A.
Se dan a dosis de 0.1 mg/kg./día.
Funcionan bien para psoriasis de grandes placas y otras
variedades resistentes a terapia convencional.
Alquitrán de Hulla mas luz Ultravioleta B. (conocido
como régimen de Goeckerman)
Es quizá el tratamiento más efectivo para pacientes con
psoriasis extensa (más del 20% de superficie
corporal). Consiste en aplicar alquitrán de hulla en
la noche y al día siguiente luz ultravioleta B.
PUVA
Es la administración de psoralenos más la aplicación de luz
ultravioleta A.
El psoraleno más usado es el 8 metoxipsoraleno
Se desconoce el mecanismo de acción.
Se debe de reservas para casos que no responden a tratamiento
convencional ni a tratamiento con alquitrán de hulla más
luz ultravioleta B.
Pronostico:
El pronóstico de la enfermedad es bastante variable.
La psoriasis en gotas presenta muy buen pronóstico y los
pacientes mejoran rápidamente. Usualmente la
enfermedad se presenta con remisiones y brotes. El objetivo
del tratamiento es que los intervalos de remisión sean largos,
con alquitrán de hulla y luz ultravioleta B, se logran
remisiones prolongadas.
PITIRIASIS ROSADA
Descrita por Gibert en 1860.
Es una erupción de placas eritematoescamosas, ovaladas, en
la que hay una lesión inicial y presenta una evolución de 4 a 6
semanas.
Se da en adultos jóvenes y más frecuente en mujeres en 2ª -
3ª década de la vida.
En El Salvador, se ve con mayor frecuencia en los meses de Junio,
Julio, Noviembre y Diciembre.
Etiología desconocida
En pocos pacientes se puede encontrar un pródromo con
malestar general, nauseas, disminución del apetito, artralgias.
La lesión inicial se conoce como Medallón Heráldico se da
aproximadamente en un 60% de los pacientes, se localiza
usualmente en el tronco. El Medallón Heráldico es oval y de
color rosado salmón y tiene un collarete de escama blanquecina y
muy fina.. Una semana después se inicia la erupción
secundaria, con lesiones similares, pero más
pequeñas. Inician en el tronco, rara vez afectan la cara y
usualmente no bajan más allá de las rodillas. Las
lesiones son múltiples, ovaladas, en raras ocasiones son
anulares, con eritema y una fina escama. Se
disponen en forma de "árbol de navidad".
Usualmente hay un prurito leve, pero las lesiones pueden ser
asintomáticas o muy pruriginosas.

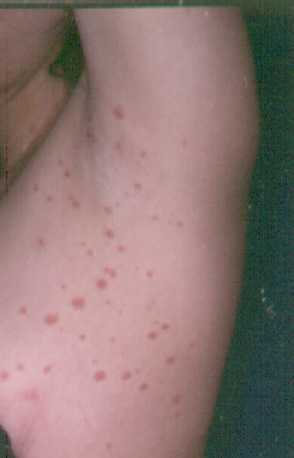
Las lesiones se ven en mayor cantidad en el tronco, rara vez
en la cara o por abajo de las rodillas, conforme las lesiones van
involucionando, otras van apareciendo. El proceso es autolimitado
y puede durar hasta unas 8 semanas.
Diagnósticos diferenciales: psoriasis en gotas, parasoriasis,
eritema anular centrífugo, lepra dimorfa
Tratamiento:
El tratamiento va dirigido a disminuir los síntomas y a
explicarle al paciente la enfermedad para que no se automedique y
comprenda la evolución de la enfermedad.
Medicamentos a utilizar
Antihistamínicos : loratadina, cetirizina, astemizol.
Cremas emolientes para aplicarlas 3 veces al día.
Evitar irritantes: jabones muy fuertes, ropa de material
sintético, etc.
En casos muy graves o con mucho prurito se puede ocupar luz
ultravioleta B.
Evolución: La enfermedad cura por si sola en unas 6
semanas sin dejar cicatriz ni secuelas.
Las recidivas son sumamente raras.
LIQUEN PLANO
Dermatosis caracterizada por pápulas violáceas, angulares,
brillantes, con una muy fina escama en la superficie, usualmente
encontradas en las superficies flexoras o mucosas o genitales. En
una erupción pruriginosa, que se resuelve en 1-3 años.
Etiología: desconocida. Hay un fenómeno inmunológico
mediado por células, la estructura que primero se afecta es la
unión dermo-epidérmica.
Afecta igual proporción de hombres y mujeres. Se da con
mayor frecuencia en la cuarta a sexta década de la vida.
Usualmente las pápulas se desarrollan gradualmente, en una ó
más semanas. La lesión inicial se localiza usualmente en
las extremidades, y pueden diseminarse a todo el cuerpo.
El prurito es frecuente.
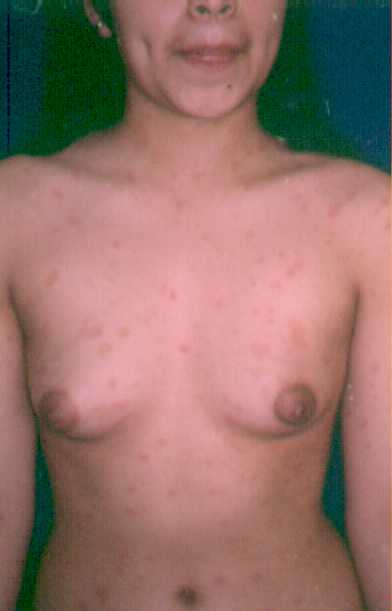
Lesiones elementales so bien características: pápulas
poligonales, brillantes, violáceas, que pueden estar cubiertas
de fina escama.
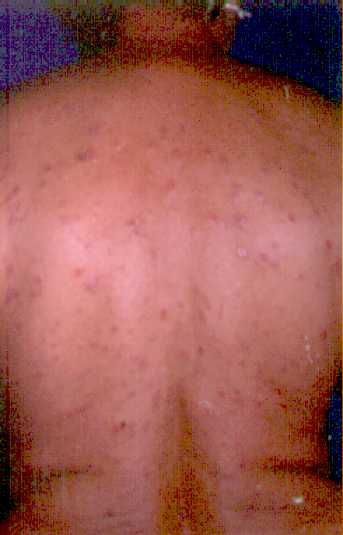
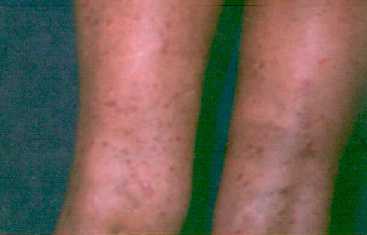

La enfermedad presenta fenómeno de Koebner, si se da una
laceración en la piel aparecen nuevas lesiones en esta
zona. Al sanar las lesiones pueden dejar hiperpigmentación
residual.
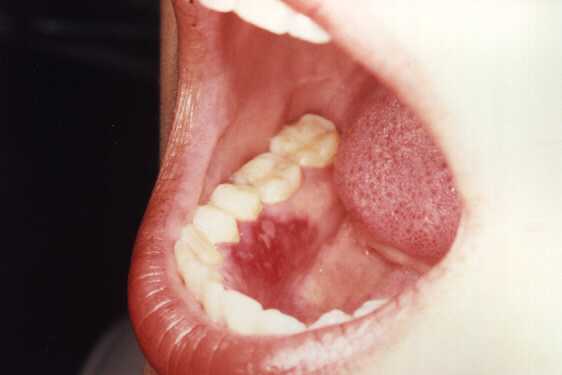
En pocas ocasiones afecta las mucosas dando zonas de
leucoplasias (zonas blanquecinas), como se pueden observar en las
siguientes imágenes.


Variedades:
Liquen plano erosivo
Afecta mucosas: boca, conjuntiva y genitales. Se
encuentran fisuras y ulceraciones en una mucosa hiperémica,
acompañándose de un exudado serohemático y costras. Es
bastante doloroso.
Liquen plano lineal
Es bastante raro. Las pápulas se disponen en forma lineal,
usualmente afectando una extremidad.
Liquen plano eruptivo
Las lesiones aparecen rápidamente especialmente en el tronco,
pero también en las extremidades. En la mayoría de estos
casos hay bastante prurito.
Liquen plano trópico solar
Se da en zonas expuestas a la luz solar. Aumenta después
de que el paciente se ha asoleado.
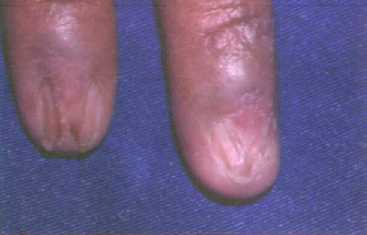
Liquen plano ungueal:
En muy pocos pacientes el liquen plano afecta las uñas, pero
puede haber afección ungueal sin lesiones en la piel.
Las uñas más afectadas son las de las manos. Se aprecian
estrías longitudinales, destrucción del extremo distal de las
uñas, engrosamiento ungueal.
Liquen plano pigmentado
Es bastante raro, usualmente son pocas lesiones y se aprecian
como manchas hiperpigmentadas de límites bien definidos de pocos
centímetros de diámetro y forma irregular u oval.
Histología:
- Hiperqueratosis
- Tapones córneos
- Hipergranulosis focal
- Acantosis irregular (en dientes de sieerra)
- Vacuolización de estrato basal: o degeeneración hidrópica de
capa basal
- Pigmento melánico en dermis
- Infiltrado en dermis superficial próxiimo a capa basal, que
puede destruir a esta.
- Cuerpos coloide o de Civatte&nbssp; (son queratinocitos
que se aprecian muy eosinófilos)
- Vasodilatación en papilas dérmicas y llos vasos muestran sus
paredes engrosadas.
- El tercio medio y el tercio profundo dde la dermis usualmente no
muestran cambios.
Diagnósticos diferenciales:
Reacciones liquenoides: histología y clínica similar a liquen,
pero es una reacción a drogas
Lupus eritematoso cutáneo.
Tratamiento
Tópico:
Queratolíticos: urea al 20%, Acido salicílico al 3%-4%.
Responden muy bien al siguiente tratamiento: Acido
retinoico al 0.5% más un esteroide de alta potencia como el
valerato de betametasona. Aplicando el tratamiento dos
veces al día, una crema después de la otra.
Sistémico:
Griseofulvina 500 mg/d
Diaminodifenilsulfona 100-200 mg/d
antihistamínicos
Liquen plano Erosivo y eruptivo
Prednisona 15-30 mg/d x 7-10d y luego disminuir dosis.
Liquen ungueal: esteroides tópicos de mediana potencia.
Evolución:
El 60% de los pacientes cura antes del año. El resto de
los pacientes puede presentar un curso largo de años.
Liquen Estriado
Se da especialmente en la infancia y se caracteriza por
presentar en las extremidades placas lineales hipocrómicas y
brillantes conformadas por diminutas pápulas.

El tratamiento es tópico con esteroides de mediana potencia y
acido retinoico, queratolíticos.
Regresar al Indice por Capitulos


 foto Dr. Martínez
foto Dr. Martínez En estas
fotografías se pueden observar la placas bien limitadas y con
escama blanquecina en la superficie.
En estas
fotografías se pueden observar la placas bien limitadas y con
escama blanquecina en la superficie. 

 Fotografía de axila.
Fotografía de axila. 











