

ANTICONCEPTIVOS ORALES.
La contracepción hormonal
constituye uno de los métodos más seguros y utilizados
mundialmente para evitar una gestación no deseada.
Si bien ya desde 1.940 (Sturgis y cols.) se conocía que la
administración de etinilestradiol, un compuesto estrogénico,
era capaz de suprimir la ovulación en la mujer, no se utilizó
en la práctica clínica hasta años más recientes, cuando se
sintetizaron una serie de productos activos por vía oral.
Dichos compuestos pueden utilizarse mediante diferentes métodos:
Para tratar de disminuír las dosis
de las sustancias progestágenas utilizadas inicialmente, en
vista de los riesgos cardiovasculares de estas, se estimuló la
investigación farmacológica, lográndose para la década de los
80 la obtención de la tercera generación de progestágenos,
representada por el desogestrel, el gestodeno y el norgestimate,
todos con un mínimo efecto en el metabolismo de las grasas y con
muy pocos efectos cardiovasculares indeseables.
Con respecto a los estrógenos, el componente más frecuentemente
utilizado es el etinilestradiol, cuya dosis no debe superar los
50![]() g .
g .
Sin embargo, deberá ser un médico quien indique el tipo de ACO
que necesita o más le conviene a una mujer que así lo desee,
luego de su evaluación física.
Los ACO combinados son una de las formas más seguras entre los
métodos anticonceptivos, aceptándose que su efectividad supera
el 98% (siempre que se usen correctamente y no falte la
ingestión de ninguna de ellas). 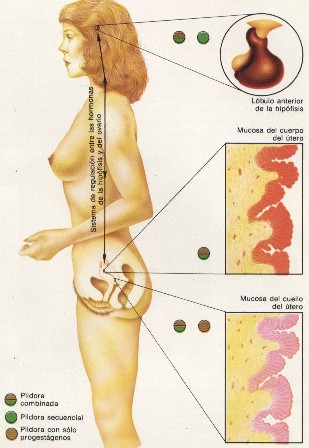
Se puede resumir el mecanismo de acción de los ACO en los siguientes puntos:
La forma de utilizarlos, en general, es muy parecida para todos los ACO, como podemos ver en la figurad abajo:

Si bien
la mayoría de los secuenciales así como muchos de los
combinados, deben ser comenzados el QUINTO (5°) DIA del ciclo
menstrual, otros deben iniciarse el primer día del ciclo
(teniendo en cuenta que el primer día del ciclo equivale al
primer día de sangrado menstrual), por lo que la usuaria deberá
atender la indicación de su médico, al que debería visitar,
por lo menos una vez al año.
De allí en adelante, deberá tomarse un comprimido diariamente
(en el orden especificado en el envase) y a la misma hora durante
21 días, seguido de un período de descanso de 7 días sin tomar
ninguno.
Envases sucesivos se comienzan al día siguiente de haber
terminado los 7 días de descanso.
Si se deja de tomar una de las píldoras por más de 12 horas,
deberá continuarse con el resto de ellas hasta terminar el
empaque, pero desde allí hasta el final de ese ciclo, tendrá
que utilizar otro método anticonceptivo adicional.
Las
minipíldoras no asociadas a estrógenos se toman diariamente y
sin interrupción. Esta pauta tiene una mayor tasa de fracaso
como anticonceptivo.
La "píldora del dia siguiente": Se ha demostrado que
tanto la administración de estrógenos solos, progestágenos
solos o una combinación de ambos post-coito puede proteger a la
mujer de un embarazo no deseado.
Los estrógenos actúan modificando el endometrio, retardando su
secreción e impidiendo la nidación. Puede utilizarse el
etinilestradiol a dosis entre 2 y 5 mg administrados diarios por
5 días o los estrógenos conjugados a dosis de 30 mg/5días ó
50mg IM/ 2 días, obteniéndose los mejores resultados cuando se
inician a las 48 horas del coito.
La administración de progestágenos solos se hace con las mismas
preparados de las minipíldoras, utilizándose el D-norgestrel a
dosis entre 0,35 a 0,4 mg, durante las primeras 24 horas del
coito y preferiblemente después de las 3 primeras horas.
Cuando se escogen combinaciones, se puede utilizar 1mg de
norgestrel + 0,1mg de etinilestradiol o el doble de dichas
concentraciones.
Los porcentajes de fallos de este método oscilan entre 0,16 y
2,1 %; sin embargo, los efectos colaterales tales como náuseas,
vómitos, cefalea (dolor de cabeza), molestias mamarias e
irregulariades en la regla pueden desanimar a las potenciales
usuarias. Por ello, debe considerarse como un recurso de
emergencia y no se recomienda su uso repetido.
Muy importante: No deben ser utilizados por mujeres que presenten:
Antecedentes de tromboflebitis o enfermedad tromboembólica.
Enfermedad hepática (del hígado) activa.
Tumores hormono-dependientes (particularmente mamarios).
Hipertensión arterial.
Diabetes con afectación vascular.
Trastornos severos del metabolismo de las grasas.
Estenosis mitral severa.
Drepancitosis.
Trastornos menstruales sin diagnóstico etiológico.
Embarazo.